診療科
外科
概要・特色
外科では高度な専門性を必要とする、胃、大腸、肝臓、胆道、膵臓、乳腺などの悪性疾患(がん)の他に、胆石症、鼠径ヘルニア、痔核などの良性疾患、虫垂炎、胆嚢炎、腸閉塞、外傷などの救急疾患まで幅広い領域の疾患に対し手術治療を中心に診療を行っています。また、当科は以下の施設認定を受けており、それぞれの学会で認められた専門医、認定医が専門的な立場で診療にあたっています。
- 日本外科学会認定医修練施設
- 日本消化器外科学会専門医修練施設
- 日本乳癌学会研修施設
- 日本肝臓学会専門医認定施設
- 日本消化器病学会専門医認定施設

当院外科の特色個性を尊重した患者さん中心の医療
名鉄病院の基本方針に沿って患者さんひとりひとりの個性を尊重した患者さん中心の医療を行っています。 疾患の状態は個人個人で千差万別であり、治療方法についても医療の進歩とともに多様化してきています。 そのため当科では患者さんに対して手術の前に十分時間を掛け、治療方法の種類、それぞれの治療方法のメリット・デメリット、治療期間などについて納得いくまで説明を行っています。 患者さん本人が自分の価値観などを考慮した上で治療方法を選択することができます。
高度で専門的な医療
当科は消化器外科(消化管・肝胆膵)などについて経験豊富な専門医が揃っています。 特にがんに対しては専門医が術前の診断から手術の執刀、退院後の外来診察に至るまで継続的に診療にあたっています。 当科では、消化器領域における複雑な手術にも対応しております。
術後の抗がん剤治療や再発の早期発見などのフォローアップなども外科にて一貫して行なっています。また、腹腔鏡による手術(胃切除術、大腸切除術、肝切除術、胆嚢摘出術、膵切除術、脾臓摘出術、虫垂切除術、ヘルニア根治術など)も積極的に行なっています。 当科は名古屋大学大学院消化器外科の関連施設となっており大学病院主体の臨床試験などにも参加しています。
迅速な医療
当科は当院消化器内科や紹介元の診療所の先生方との連携を密にしており、当院初診時から手術まで、手術から退院までの期間をできるだけ短くなるように努めています。 また、当科は緊急手術に対しても即座に対応できる体制を整えています。
主な対象疾患- 胃がん
- 大腸がん
- 肝細胞がん
- 胆道がん
- 膵臓がん
- 胆石症
- 鼠径ヘルニア
- 十二指腸潰瘍穿孔
- 急性虫垂炎
- 腸閉塞
- 乳がん
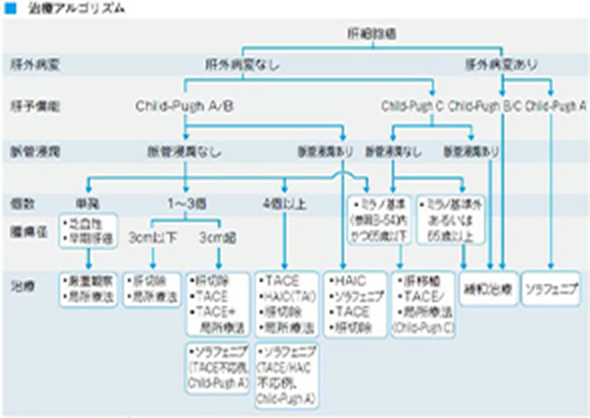
診療内容肝細胞がん治療法の選択肝細胞がんに対する治療にはさまざまな方法がありますが、基本的には肝がん治療アルゴリズムに従って、腫瘍(がん)の進行度(大きさ、個数)と肝障害の程度(肝予備能)を考慮して治療法を決めています。 治療法の選択に当たっては、当科ではさらに腫瘍の位置、肉眼型(分化度)も非常に重視しています。 もちろん患者さんの希望も尊重します。肝切除術
- 胃がん
- 大腸がん
- 肝細胞がん
- 胆道がん
- 膵臓がん
- 胆石症
- 鼠径ヘルニア
- 十二指腸潰瘍穿孔
- 急性虫垂炎
- 腸閉塞
- 乳がん
肝細胞がん治療法の選択肝細胞がんに対する治療にはさまざまな方法がありますが、基本的には肝がん治療アルゴリズムに従って、腫瘍(がん)の進行度(大きさ、個数)と肝障害の程度(肝予備能)を考慮して治療法を決めています。 治療法の選択に当たっては、当科ではさらに腫瘍の位置、肉眼型(分化度)も非常に重視しています。 もちろん患者さんの希望も尊重します。肝切除術
肝切除術
肝切除については肝予備能と腫瘍の進展度から肝切除のリスクを判定し、安全でなお且つ根治性の高い手術を行っています。 最近では腹腔鏡を導入し、完全腹腔鏡下肝切除術(肝部分切除と肝外側区域切除以外にも葉切除、区域切除なども)を主として行っています。また、腹腔鏡補助下肝切除術(内視鏡下に肝臓を支持組織から遊離後に10cm程度の傷から直接に肝切除を施行)、ハンドアシスト腹腔鏡下肝切除術(執刀医の左手のみを腹腔内に挿入して腹腔鏡下の肝切除を施行)なども症例に応じて行なっています。可能な限り小さな皮膚切開となるように努力しています。 術後肝不全予防として術前に門脈塞栓術を併用し、肝切除の適応拡大を図る場合もあります。 また、当科では根治性を確保しながら肝予備能を低下させないために、複数のがんを認めた場合には肝切除+ラジオ波焼灼療法(RFA)など2種類の治療法を組み合わせた治療を行うこともあります。
局所療法(ラジオ波焼灼療法)当科では肝切除のみに固執することなく、特に小型のがんに対しては経皮的ラジオ波焼灼療法を積極的に行っています。がんをより確実に焼灼するために造影超音波検査やReal-time Virtual Sonography, Volume Navigation, Active Trackerなども導入しています。ラジオ波焼灼療法は腹腔鏡下または開腹下に行う場合もあります。また3cmを超える肝細胞がんに対しては肝動脈化学塞栓療法を行った後で経皮的ラジオ波焼灼療法を行うこともあります。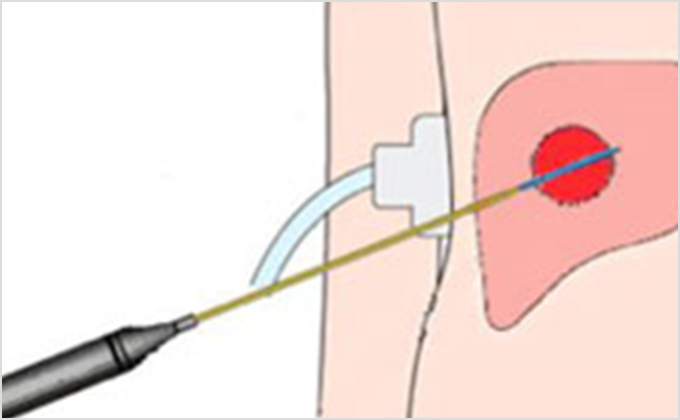
その他の治療

肝移植の適応であって移植を希望される方には名古屋大学移植外科を紹介しています。 多発肝再発に対しては肝動脈化学塞栓療法(TACE)や肝動注化学療法(HAIC)、分子標的治療薬(ソラフェニブ、レゴラフェニブ、レンバチニブ、ラムシルマブ)による薬物治療も行っています。
胆道がん遠位胆管がん、十二指腸乳頭部がん
亜全胃温存膵頭十二指腸切除術(SSPPD)を標準術式としています。 術後に経鼻胃管を留置したりすることはありません。 術後翌日には経口摂取を開始しています。 ドレーンは1週間以内に抜去しています。
胆嚢がん
早期の胆嚢がん(または胆嚢がん疑い症例)に対しては腹腔鏡下の胆嚢全層切除または肝床切除を行っています。 進行胆嚢がんに対しては多臓器合併切除を積極的に施行し治療成績の向上を目指し、日々研鑽に努めています。
肝門部領域胆管がん
切除断端がん陰性となるような尾状葉を含めた広範囲肝切除術を行っています。 術後肝不全予防として術前に門脈塞栓術を併用し、肝切除の適応拡大を図る場合もあります。
化学療法
当科では術後に術後の補助化学療法(ゲムシタビン塩酸塩、S-1など)も積極的に行っています。 切除不能がん、術後再発症例に対してはCG療法(シスプラチン+ゲムシタビン塩酸塩併用療法)を外来化学療法室にて行っています。
膵臓がん膵頭部がん
当科では膵がん診療ガイドラインに沿って治療を行っています。切除可能(R)膵がんであれば外科的治療すなわち2群リンパ節郭清を含む亜全胃温存膵頭十二指腸切除術(SSPPD)を標準術式として行っています。QOL(生活の質)の維持と同時にがんを遺残させない合理的な手術を目指しています。具体的には、進行度に応じて周辺臓器切除、門脈合併切除、膵頭神経叢郭清などを積極的に行っています。また、術後の難治性下痢を防止するために上腸間膜動脈周囲の神経叢郭清については症例を限定して行います。さらに治療成績を向上させるために、根治切除例に対しても補助療法としてゲムシタビン塩酸塩やS-1などの抗がん剤治療も当科で行っています。また、切除可能境界(BR)膵がんに対しては原則術前化学治療(ナブパクリタキセル+ゲムシタビン塩酸塩併用療法、または、FOLFIRINOX療法)をおよそ3ヶ月間行い、その後根治手術を行います。局所進行切除不能(UR-LA)膵がんに対しても、積極的にナブパクリタキセル+ゲムシタビン塩酸塩併用療法、FOLFIRINOX療法などを行い、根治手術を目指します。膵がん治療に当たっては生活の質の維持を非常に重視しており診断初期から疼痛・消化吸収障がい・糖尿病・不安などに対する支持療法を治療と並行して積極的に行っています。
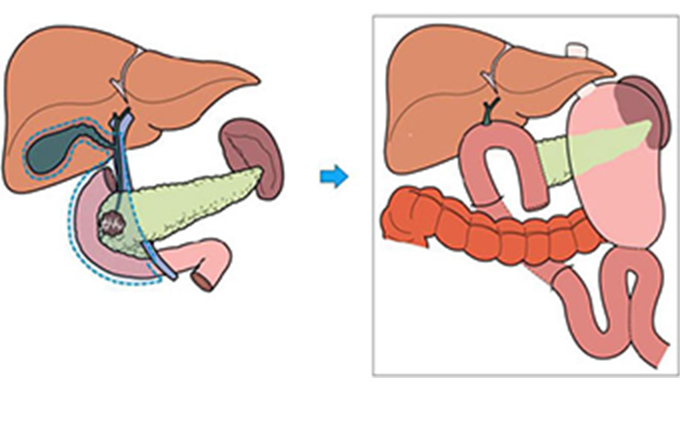
膵体尾部がん
開腹手術によるD2郭清を伴う膵体尾部切除術を行っています。 腹腔動脈や総肝動脈に浸潤を認める症例に対しては腹腔動脈合併切除を伴う膵体尾部切除 (DP-CAR)を行っています。
膵管内乳頭粘液性腫瘍
(Intraductal Papillary Mucinous Neoplasm: IPMN)、
膵神経内分泌腫瘍
腫瘍の部位、大きさによっては、縮小手術、腹腔鏡補助下の手術も導入しています。
胆石症胆道疾患のなかで最も多い胆石症に対しては、ほとんどの症例で腹腔鏡下胆嚢摘出術を行っています。 急性胆嚢炎に対しては、緊急の対応として経皮経肝的胆嚢ドレナージまたは穿刺を行った後に待機的に手術を行いますが、緊急に腹腔鏡下胆嚢摘出術を行う場合もあります。
十二指腸潰瘍穿孔

病状に応じて保存的治療、腹腔鏡下または開腹下の大網充填術を行います。
急性虫垂炎
全例で全身麻酔による腹腔鏡下虫垂切除術を行っています。抗生物質による保存的治療後、待期的に手術(interval appendectomy)することもあります。
腸閉塞(癒着性イレウス、絞扼性イレウス)
基本的には開腹手術による癒着剥離術、または腸管切除術を行っていますが、癒着性の腸閉塞の場合には腹腔鏡下に癒着剥離手術を行なう場合があります。
乳がんの診療
日本人女性のがんでもっとも多いのが乳がんです。 近年、乳がんにかかる人は12人に1人と増え、1年間の新規発症は約6万人との見方もあります。 また、乳がんは他の臓器のがんに比べて若い40~50代に最も多く発症し、家族や社会が負う影響も多大です。 乳がんは早い段階で見つかれば充分治るがんのひとつです。 しかし、発見が遅れれば遅れるほど、乳房の消失や生命の危険などが増える病気です。 早期発見で正確な診断を受けて適切な治療を受けられることをおすすめします。
診断 各種検査視触診
乳がんの症状で最も多いのがしこりです。定期的に自己検診をしていただくことも大事です。 そのとき、皮膚のひきつれ、乳汁分泌、乳頭のただれなどなにか気になる変化があれば病院を受診してください。
マンモグラフィ
乳房専用のレントゲン撮影で乳房を挟んで行うので、少し痛みを伴うことがあります。触診ではわからないような早期の乳がんを検出するのに非常に有用です。 撮影には熟練が必要で当院では専任の女性放射線技師が撮影を行います。
超音波検査
乳房に専用のゼリーをつけて検査を行います。当院では診察室内にも検査機械をおいて、問診、視触診に引き続いて直ちに検査できるようにしています。 マンモグラフィと併用することにより、マンモグラフィではわかりにくい小さな病変を見つけることも可能です。
穿刺吸引細胞診
超音波検査で病変を認めた場合に、超音波で位置を確認しながら細い注射針を刺して細胞を採取します。 顕微鏡検査によって採取した細胞の良悪性を診断します。
針生検
超音波ガイド下針生検、超音波ガイド下マンモトーム生検局所麻酔下に皮膚に2mmほどの切開を加えて、細胞診よりやや太めの針を穿刺して病変部の組織を採取します。
診療実績
手術件数
| 2017年 | 2018年 | 2019年 | 2020年 | 2021年 | 2022年 | |||
|---|---|---|---|---|---|---|---|---|
| 全手術症例 | 673 | 681 | 723 | 681 | 697 | 636 | ||
| 全身麻酔 | 515 | 521 | 562 | 527 | 550 | 476 | ||
| その他 | 158 | 160 | 161 | 154 | 147 | 160 | ||
| 胃・十二指腸(悪性) | 42 (3) | 26 (3) | 31 (5) | 37 (5) | 23 (8) | 26 (6) | ||
| 結腸・直腸(悪性) | 104 (61) | 82 (45) | 96 (58) | 99 (51) | 109 (64) | 109 (76) | ||
| 肝臓(切除) | 25 (10) | 12 (6) | 28 (17) | 25 (12) | 23 (13) | 12 (8) | ||
| 肝臓(ラジオ波) | 9 | 11 | 7 | 14 | 13 | 7 | ||
| 胆嚢・胆管(悪性) | 6 | 6 | 4 | 6 | 1 | 1 | ||
| 膵臓 | 6 | 8 | 21 (5) | 18 (2) | 18 (0) | 15 (1) | ||
| 胃・十二指腸(良性/GIST) | 6 | 3 | 8 (2) | 1 (1) | 7 (4) | 4 (3) | ||
| 胆嚢・胆管(良性) | 115 (102) | 130 (122) | 111 (105) | 92 (88) | 105 (87) | 70 (59) | ||
| 肛門 | 10 | 12 | 17 | 6 | 16 | 18 | ||
| 鼠径ヘルニア | 80 (14) | 99 (39) | 99 (48) | 99 (42) | 96 (51) | 83 (38) | ||
| 乳腺 | 8 | 12 | 8 | 3 | 4 | 0 | ||
| 甲状腺 | 0 | 0 | 0 | 0 | 0 | 0 | ||
| 急性虫垂炎 | 66 (66) | 59 (59) | 49 (49) | 57 (56) | 60 (58) | 52 (2) | ||
| 腸閉塞 | 32 (9) | 22 (12) | 27 (4) | 40 (2) | 26 (3) | 24 (5) | ||
| 消化管穿孔 | 16 (4) | 15 (3) | 19 (3) | 21 (2) | 26 (8) | 12 (3) | ||
※( )内は腹腔鏡(補助)下手術件数
担当医紹介

- 役 職
- 副院長 兼 外科部長 兼 消化器外科部長 兼 化学療法センター部長 兼 安全管理室副室長
- 氏 名
- 中山 裕史
- 専門領域
- 消化器外科(消化管)、外科一般、肛門外科
- 資 格
- 名古屋大学医学部臨床准教授
日本外科学会専門医
日本消化器外科学会専門医・指導医
消化器がん外科治療認定医
食道科認定医
日本がん治療認定医機構がん治療認定医
緩和ケア研修会修了
臨床研修指導医講習会修了 - 所属学会
- 日本外科学会
日本消化器外科学会
日本食道学会
日本胃癌学会
日本大腸肛門病学会
日本臨床外科学会
癌治療学会
日本臨床腫瘍学会

- 役 職
- 付部長
- 氏 名
- 野嵜 英樹
- 専門領域
- 乳腺・内分泌外科
- 資 格
- 日本外科学会専門医
日本乳癌学会認定医
日本乳癌検診学会マンモグラフィ読影A認定医
- 所属学会
- 外科学会
日本乳がん学会
日本乳がん検診学会

- 役 職
- 付部長 兼 輸血部長
- 氏 名
- 小林 裕幸
- 専門領域
- 消化器外科(肝胆膵)、緩和医療
- 資 格
- 名古屋大学医学部臨床教授
日本外科学会専門医・指導医
日本消化器外科学会専門医・指導医
消化器がん外科治療認定医
日本肝胆膵外科学会評議員・高度技能医指導医
日本消化器病学会専門医・指導医
日本肝臓学会専門医・指導医
肝臓内視鏡外科研究会世話人
麻酔科標榜医
緩和ケア研修会修了
臨床研修指導医講習会修了 - 所属学会
- 日本外科学会
日本消化器外科学会
日本肝・胆・膵外科学会
日本消化器病学会
日本肝臓学会
肝臓内視鏡外科研究会

- 役 職
- 付部長
- 氏 名
- 加藤 公一
- 卒業年
- 1995年
- 専門領域
- 消化器外科
- 資 格
- 日本外科学会専門医・指導医
日本消化器外科学会専門医・指導医
消化器がん外科治療認定医
日本がん治療認定医機構がん治療認定医
日本乳癌学会乳腺認定医
緩和ケア研修会修了 - 所属学会
- 日本外科学会
日本消化器外科学会
日本内視鏡外科学会
日本乳癌学会
日本臨床外科学会
日本腹部救急医学会
肝臓学会
胆道学会
肝胆膵外科学会
日本消化器病学会

- 役 職
- 付部長
- 氏 名
- 鳥居 康二
- 専門領域
- 消化器外科
- 資 格
- 名古屋大学医学部臨床講師
日本外科学会専門医
日本消化器外科学会専門医・指導医
消化器がん外科治療認定医
日本がん治療認定医機構がん治療認定医
日本静脈経腸栄養学会TNT研修会修了
日本内視鏡外科学会技術認定医(消化器・一般外科領域)
certificate of da vinci technology/Console Surgeon
内痔核治療法研究会ALTA療法資格認定医
緩和ケア研修会修了
臨床研修指導医講習会修了
- 所属学会
- 日本外科学会
日本消化器外科学会
日本内視鏡外科学会
日本胃癌学会
日本大腸肛門病学会
日本臨床外科学会
日本腹部救急医学会
日本臨床栄養代謝学会
癌治療学会
- 役 職
- 付部長
- 氏 名
- 中村 俊介
- 専門領域
- 消化器外科(胃・大腸)
- 資 格
- 名古屋大学医学部臨床講師
日本外科学会専門医
日本消化器外科学会専門医・指導医
消化器がん外科治療認定医
日本内視鏡外科学会技術認定医(消化器・一般外科領域)
緩和ケア研修会修了
Certificate of da Vinci System Training/First Assistant
- 所属学会
- 日本外科学会
日本消化器外科学会
日本内視鏡外科学会
癌治療学会
- 役 職
- 医師
- 氏 名
- 初川 嘉経
- 卒業年
- 2018年
- 専門領域
- 一般外科
- 資 格
- 日本外科学会専門医
緩和ケア研修会終了 - 所属学会
- 日本外科学会
日本消化器外科学会
日本臨床外科学会
癌治療学会
- 役 職
- 非常勤医師
- 氏 名
- 大畑 麗子
- 専門領域
- 乳腺外来担当
- 資 格
- 日本外科学会認定登録医
日本乳癌学会認定医
マンモグラフィ読影A認定医