診療科
泌尿器科
概要・特色
泌尿器科では尿路と男性性器、すなわち副腎、腎臓、腎盂、尿管、膀胱、前立腺、陰嚢、陰茎、精巣等に発生する疾患を扱っています。疾患の種類は腫瘍(良性、悪性)、排尿障がい、結石、感染症、腎不全など多岐にわたっていますが、高齢者が罹る病気が多いため、患者数は年々増加しています。
中でも前立腺がんは年々増加しており、この20数年で5−6倍の罹患数と言われています。名古屋市でも50歳以上の男性に対して500円負担のPSA(血液検査のみ)を用いた前立腺がん検診が行われております。当院では検診で前立腺がんうたがいと紹介いただいた患者さんには精度の高いMRI-超音波融合前立腺生検(ウロナビ)を用いて、前立腺がんの有無についてより精密な診断を目指しています。
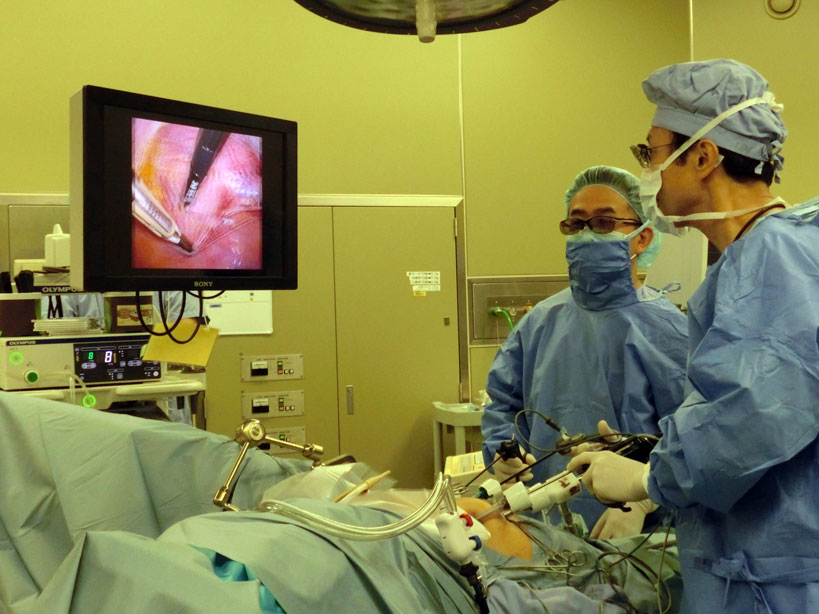
泌尿器科では、年間1,000例以上の手術を施行しており、従来の開腹手術に加え、低侵襲である腹腔鏡手術、ロボット支援手術(ロボット ダヴィンチXi)を多く取り入れています。腹腔鏡手術では副腎摘除術(副腎腫瘍)、腎摘除術(腎がん)、腎尿管摘除術(腎盂・尿管がん)、仙骨腟固定術(骨盤臓器脱)を、ロボット支援手術では腎部分切除術(腎がん)、前立腺摘除術(前立腺がん)、膀胱全摘術(膀胱がん)仙骨腟固定術(骨盤臓器脱)に対して行っており、手術術後の回復は早く、痛みなども少ないとされています。
進行した泌尿器がんに対しては抗がん剤化学療法、分子標的薬治療、免疫チェックポイント阻害薬を用いた免疫治療などの薬物療法、場合により転移巣切除など合わせた集学的治療を行っております。当科では皆さんが安心して治療を続けることができるよう、さまざまな配慮をしています。状態が安定されている方には外来ベースの化学療法も積極的に行っています。
腫瘍以外では、結石治療にも力を入れております。体外衝撃波腎・尿管結石破砕術(ESWL)、経尿道的尿路結石除去術(内視鏡によるレーザー砕石:TUL)、経皮的尿路結石砕石術(PNL)および上記のTULとPNLを同時に行う術式(TAP)などすべての方法を行う設備・環境が整っており、これらを駆使して治療を行っています。
女性泌尿器科も併設しており、子宮脱・膀胱瘤・直腸瘤・腟断端脱などの骨盤内臓器脱や女性の腹圧性尿失禁)に対しても最新の手術治療を行っています。
令和5年より、常勤医8名に増員し、迅速かつ手術待機日数の減少に取り組んでいます。8名全員が泌尿器科、女性泌尿器科を区別なく診療に携わっていることが名鉄病院泌尿器科の特徴です。
講演
泌尿器科 部長 荒木英盛医師の骨盤臓器脱についての講演が
「健康情報ポータルサイト あいち健康ナビ」に掲載されました。
主な対象疾患- 泌尿器科悪性腫瘍
(前立腺がん、腎盂がん、尿管がん、膀胱がん、陰茎がん、精巣がん)
- 尿路結石
- 排尿障害
(前立腺肥大症、過活動膀胱、尿道狭窄、尿失禁)
- 良性疾患
(副腎腫瘍)
- 女性泌尿器科疾患
(骨盤臓器脱、女性腹圧性尿失禁)
- 泌尿器科悪性腫瘍
(前立腺がん、腎盂がん、尿管がん、膀胱がん、陰茎がん、精巣がん) - 尿路結石
- 排尿障害
(前立腺肥大症、過活動膀胱、尿道狭窄、尿失禁) - 良性疾患
(副腎腫瘍) - 女性泌尿器科疾患
(骨盤臓器脱、女性腹圧性尿失禁)
※男性機能障害・小児泌尿器科疾患は扱っていません
診療内容前立腺肥大症手術
前立腺肥大症は50歳以降の男性に最も多い泌尿器科的疾患で、排尿困難や頻尿が特徴的症状で進行すると全く尿が出ない尿閉や腎不全に発展することがあります。中等症までは内服治療で症状を改善することができますが、重症になると手術治療が必要です。内服治療では、前立腺部尿道を広げて排尿を改善するα1拮抗薬(ユリーフ®、ハルナールD錠®、フリバス®)に加え、前立腺肥大を縮小させる作用のある5α還元酵素阻害薬のアボルブ®(デュタステリド)、PDE阻害薬のザルティア®などがあります。内服薬で十分な改善効果が得られない患者さんに対しては、手術による治療を行います。当院では内視鏡内視鏡手術としてTUR-P(経尿道的前立腺切除術)で、お腹を切開することなく尿道から内視鏡を挿入して比較的簡単に手術することができます。
尿路結石(腎結石、尿管結石)
尿路結石(腎結石、尿管結石)
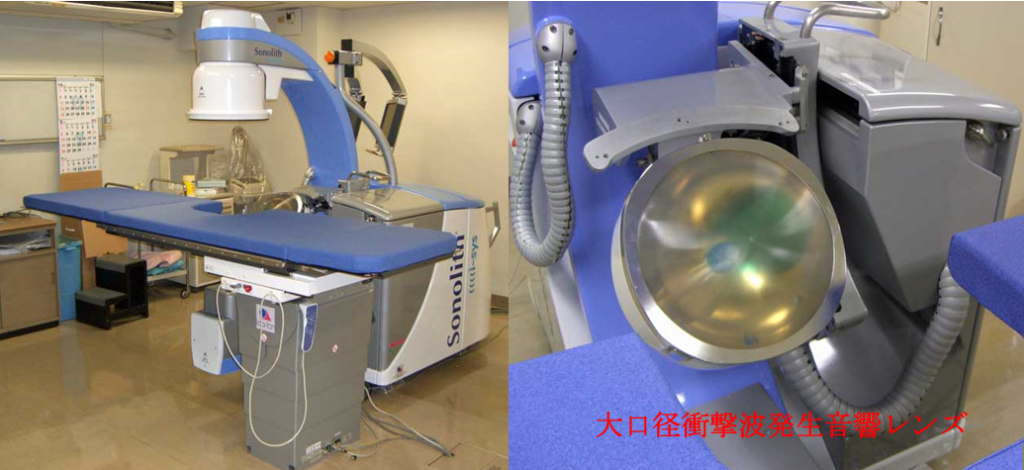
腰背部から下腹部に激しい痛みや血尿で発症する疾患で、泌尿器科全般の中で最も多い疾患です。体外から衝撃波を結石に当てることで結石を砂状に細かく砕く、体外衝撃波結石破砕術(ESWL:エダップ社製ソノリス・アイシス)を日帰り手術で施行しています。また、ホルミウムレーザーを用いて結石を細かく砕く経尿道的軟性尿管鏡下結石砕石術(f-TUL)と経皮的尿路結石砕石術(PNL)も施行しています。以前は、ESWLが主流でしたが、最近では結石の大きさや位置によって適切な術式を選択することがより良いと言われるようになってきました。
腎がん
一般的に手術による治療が必要となります。早期がん(7cm以下)では腎部分切除を行っています。腫瘍の位置や大きさによっては、低侵襲な腹腔鏡(ふくくうきょう)を用いた腎摘出や手術支援ロボット(ダヴィンチXi)を用いた腎部分切除術を行っております。再発や転移をおこした場合は、分子標的薬(スーテント®、ネクサバール®、ヴォトリエント®、他)や免疫チェックポイント阻害薬(オブジーボ®、ヤーボイ®)による治療、放射線治療や転移巣切除等を行っております。
腎盂がん・尿管がん
腎臓から膀胱までの尿路に発生するがんで、一般的には手術による治療が必要です。腫瘍の位置や大きさに応じて、低侵襲な腹腔鏡(ふくくうきょう)を用いた治療も行っております。再発や転移をおこした場合は、抗がん剤治療(GC療法)や免疫チェックポイント阻害薬(キートルーダ®)による治療を行っております。
膀胱がん
肉眼的血尿の症状がきっかけで見つかる事が多い疾患です。
大部分の方は経尿道的に内視鏡で簡単に切除する内視鏡手術(経尿道的膀胱腫瘍切除術:TUR-Bt)が可能です。当科では年100例以上の手術件数を行っていて良好な術後経過です。
内視鏡で不十分な進行がんの場合は膀胱を摘出する手術が必要です。膀胱摘出に伴い新しく尿の排泄路(尿路変行)を作る必要があります。その方法として歴史的に信頼性が高い回腸導管造設術や、尿道から自分で排尿可能な(自排尿型)代用膀胱造設術などがあります。
手術方法は、手術支援ロボット(ダヴィンチXi)にて治療を行っております。この方法は, 従来の手術術式と比較して出血量が少なく、手術創も小さいため術後の痛みも少ないのが特長です。手術翌日から飲水・歩行が可能で、術後2日目から食事開始、術後10日目頃には退院可能な身体状態となりますが、回腸導管のストーマケアーや代用膀胱の管理指導を受けた後に退院になります。名鉄病院ではストーマ管理の専門的トレーニングを受けた皮膚排泄認定(WOC)看護師が配置されストーマ外来も開設したので、細やかな看護ができる体制です。
手術治療以外には、BCGの膀胱内注入療法、抗がん剤治療(GC療法)や免疫チェックポイント阻害薬(キートルーダ®)も行っています。
前立腺がん
食生活の欧米化に伴って急速に増加し、現在泌尿器科領域のがんで最も多い疾患です。
前立腺がんは血液検査(PSA:前立腺特異抗原)で簡単にスクリーニングでき、MRI融合超音波下に行う前立腺針生検で早期に発見することができます。
がんの進行の度合い(病期、リスク分類)に応じて、手術、内分泌治療、放射線治療、化学療法のなどの治療を行なっております。早期の前立腺がんは手術支援ロボット(ダヴィンチXi)にて治療を行っており、90%根治することができます。
進行した前立腺がん(転移のある症例)に対しては新規抗がん剤や新規アンドロゲン治療薬を用いて、名古屋大学付属病院泌尿器科の治験に参加しています。
副腎腫瘍(腺腫)
副腎は腎蔵のすぐ上にあります。血圧や体調をコントロールする数種のホルモンを分泌する臓器です。これらのホルモンを過剰に分泌する腺腫という良性の腫瘍が発生すると高血圧や肥満を発症することがあります。代表的疾患は、クッシング病、原発性アルドステロン症、褐色細胞腫です。当院内分泌内科と連携して身体への負担が少なく(低侵襲)術後回復の早い腹腔鏡手術で治療を行っています。
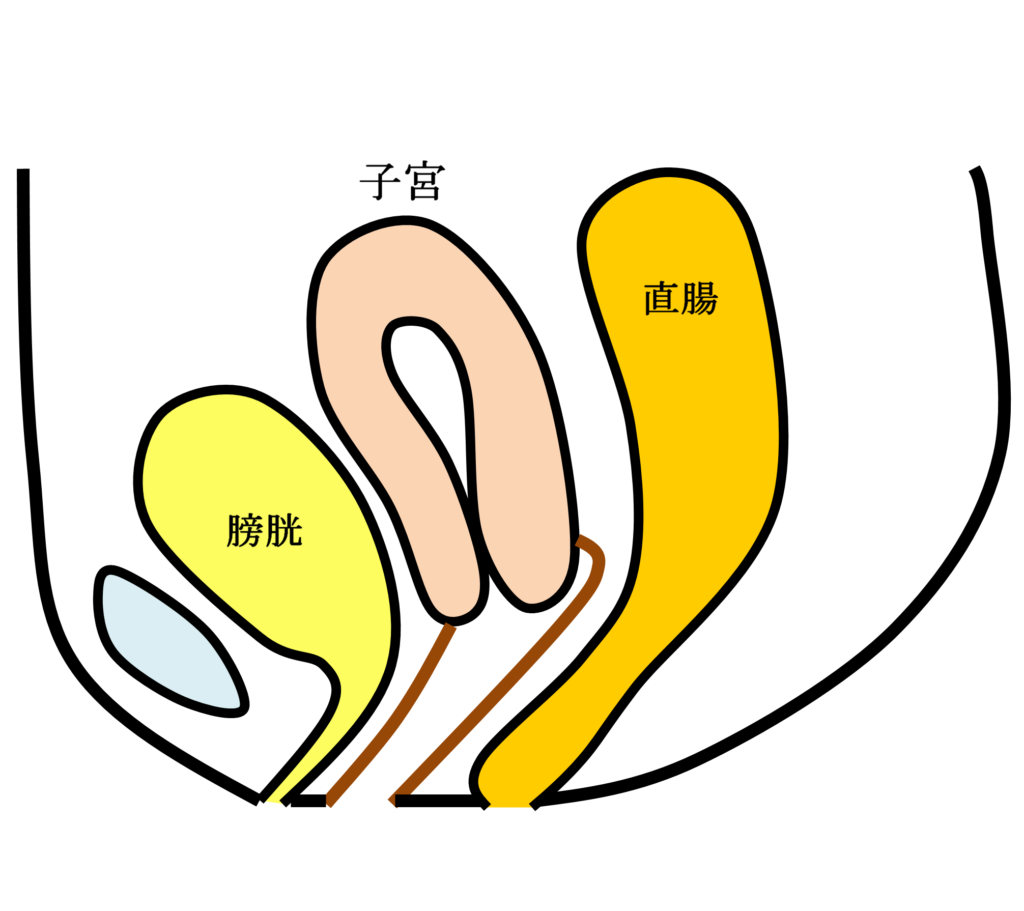
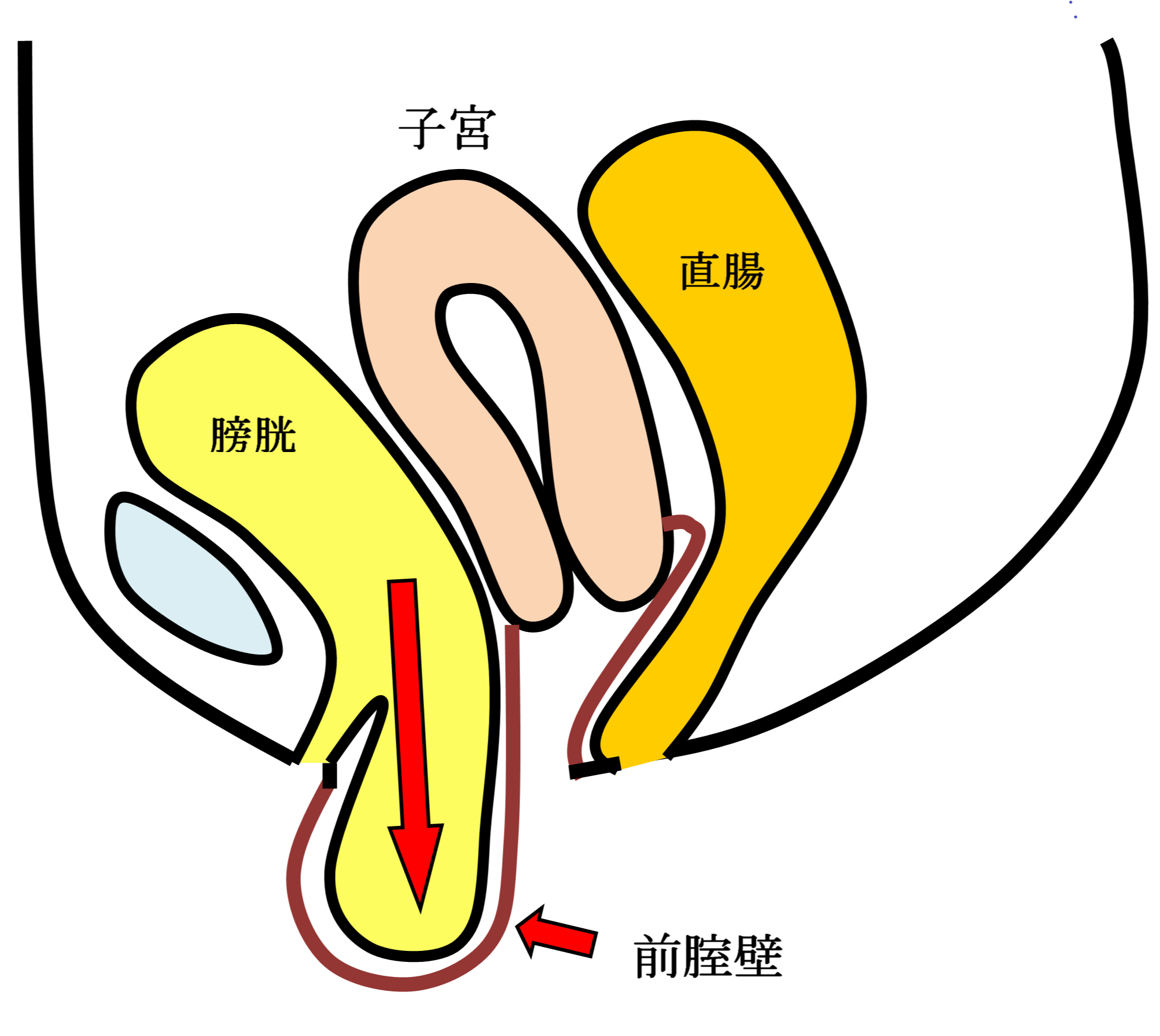
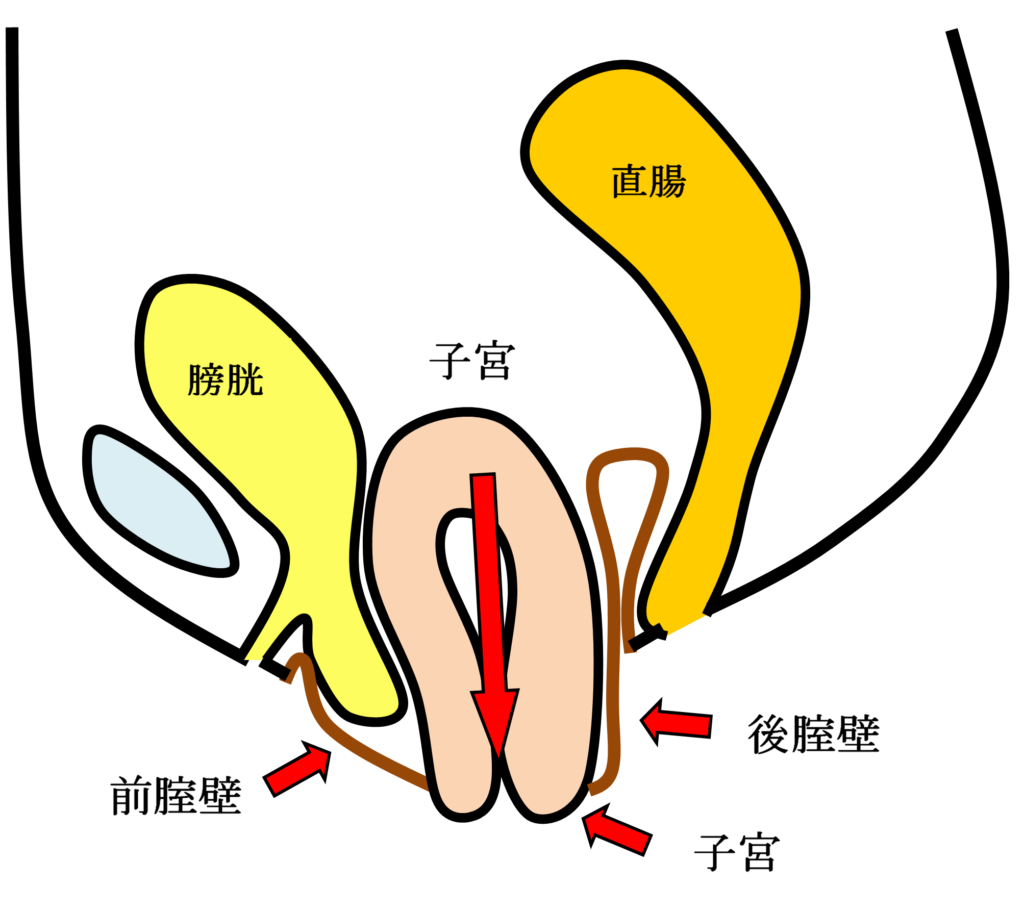
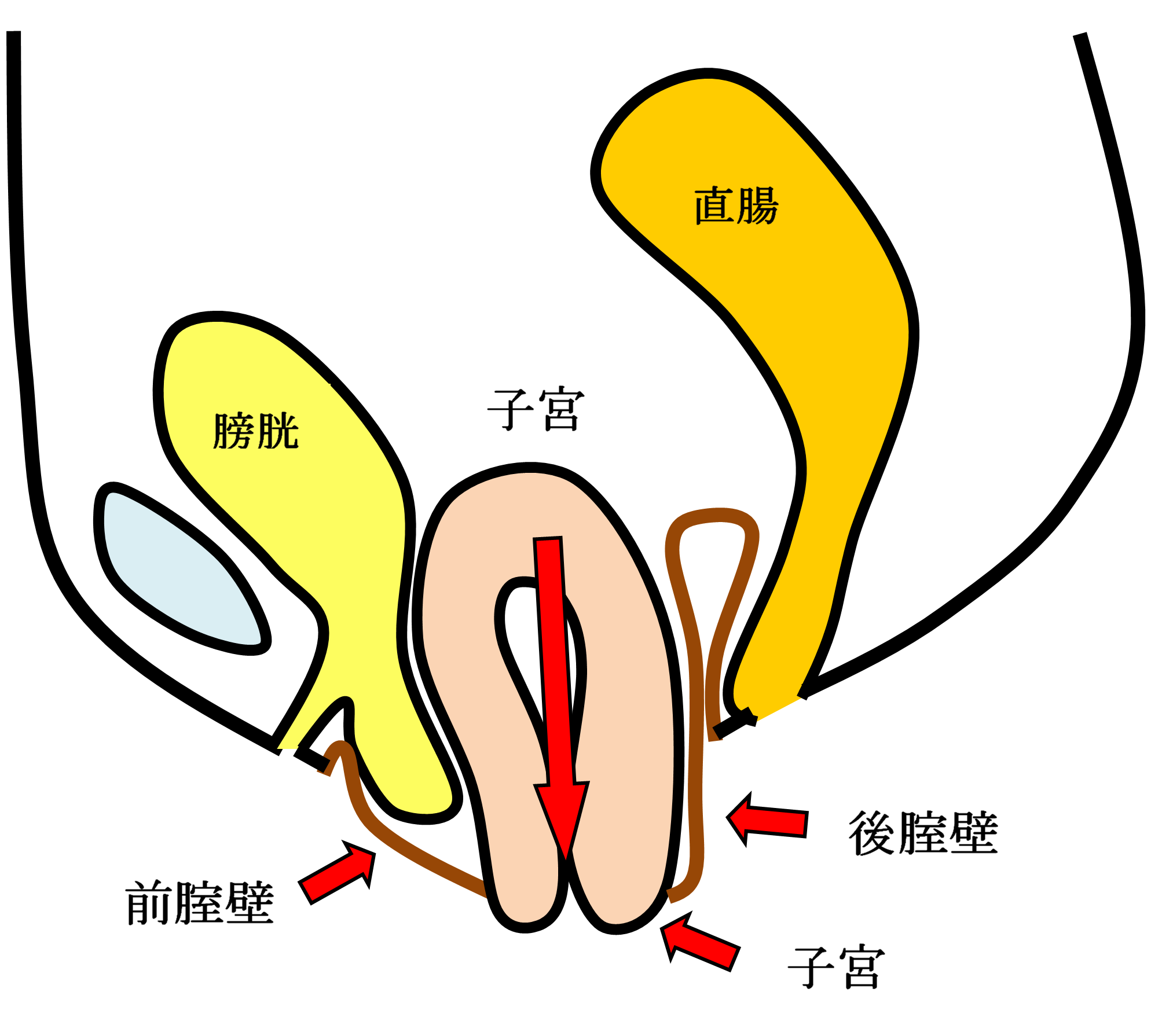
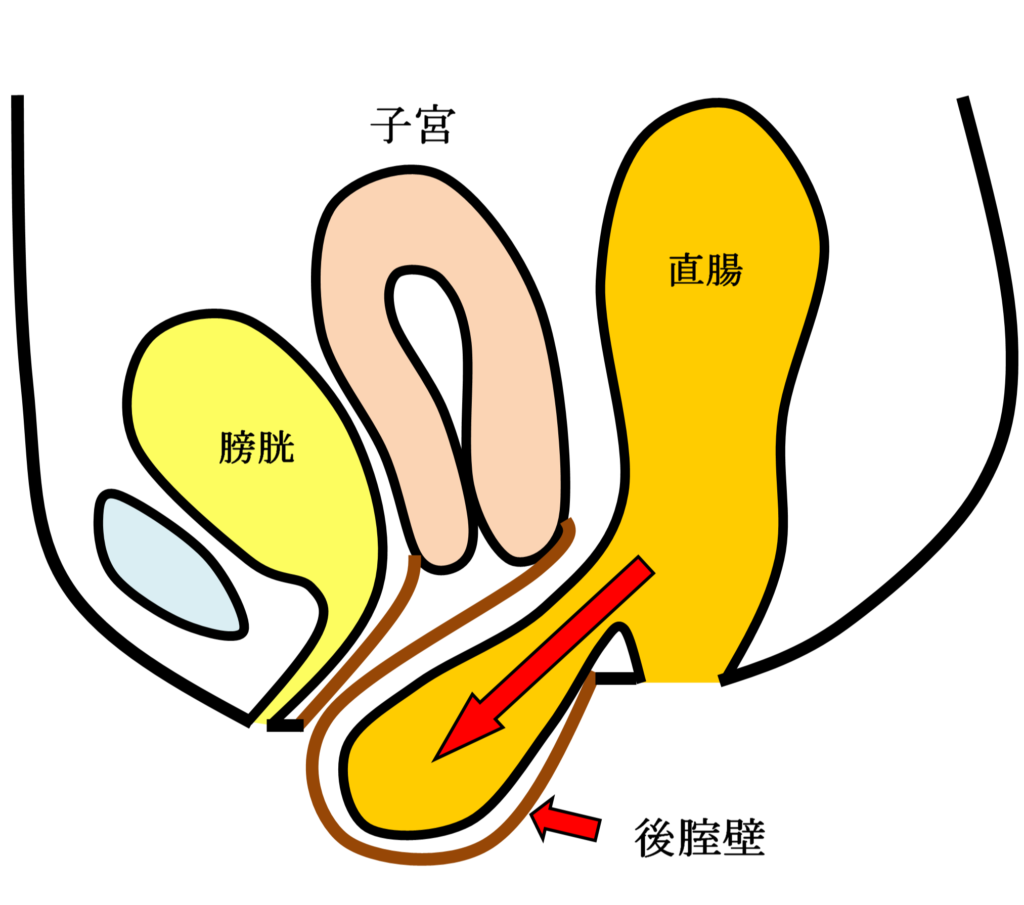
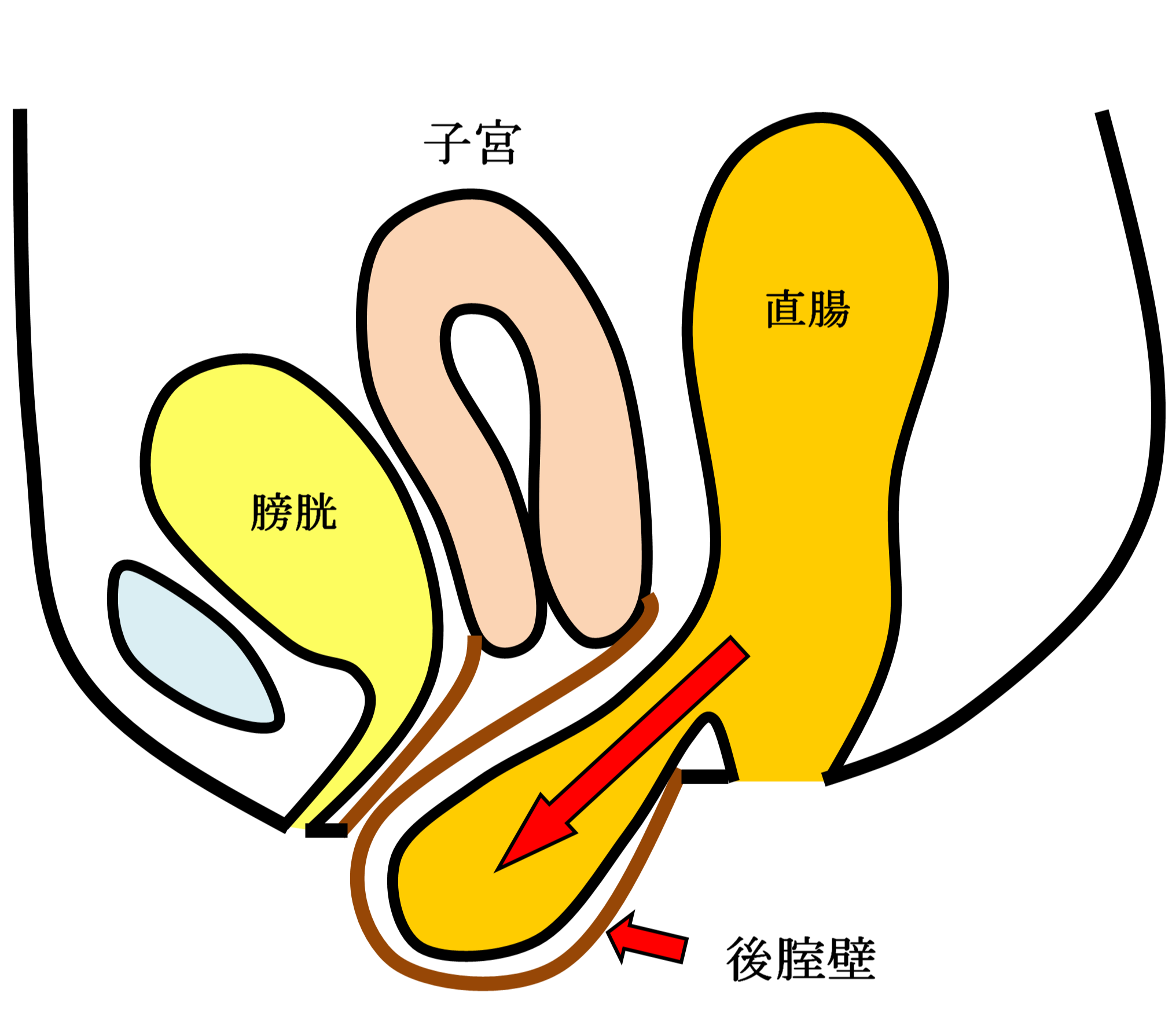
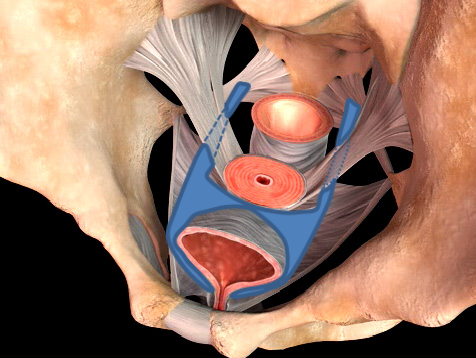
女性骨盤臓器脱手術( 子宮脱・膀胱瘤・直腸瘤・腟断端脱 )
お産による骨盤内支持組織の裂傷や加齢などが主な原因で、腟口から子宮・膀胱・直腸などが脱出する女性特有の疾患です。骨盤臓器脱は英語ではPelvic Organ Prolapseと言い我々専門医はPOPと呼んでいます。骨盤臓器脱は外陰部違和感・下垂感や排尿困難・頻尿・尿失禁・便秘などの症状を伴うことが多く、入浴時や排便排尿時に腟口にピンポン玉のようなはれもの(腫瘤)をさわり気づかれることが多い疾患です。
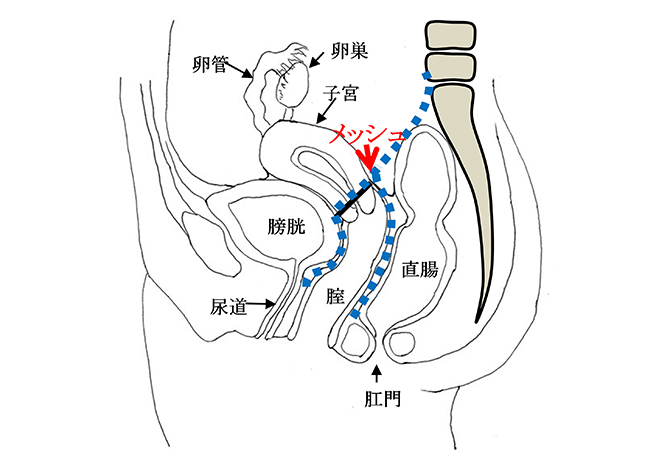
2004年(平成16年)、従来の手術方法に比べ身体への負担が少ない(低侵襲)で再発率の低いメッシュを使用するTVM(Tension-free vaginal mesh)手術がフランスで開発され、平成17年に日本に導入されました。当科では平成19年4月から令和5年3月31日まで1,128例施行し、良好な手術結果を得ています。5~7日間の入院で行っています。
子宮筋腫や卵巣良性腫瘍の合併された骨盤臓器脱患者さんに対して、平成24年12月から腹腔鏡下に子宮筋腫や卵巣腫瘍の摘出と同時に骨盤臓器脱をメッシュで吊り上げる腹腔鏡下仙骨腟固定術(LSC)を開始しました。平成26年4月から保険適応となったため、子宮筋腫や卵巣良性腫瘍の合併のない骨盤臓器脱患者さんにも広く行うことができるようになりました。令和5年3月31日までに1,860症例施行しましたが、当院における過去6年間の615症例の再発率は3,4%でした。入院期間は7日間です。
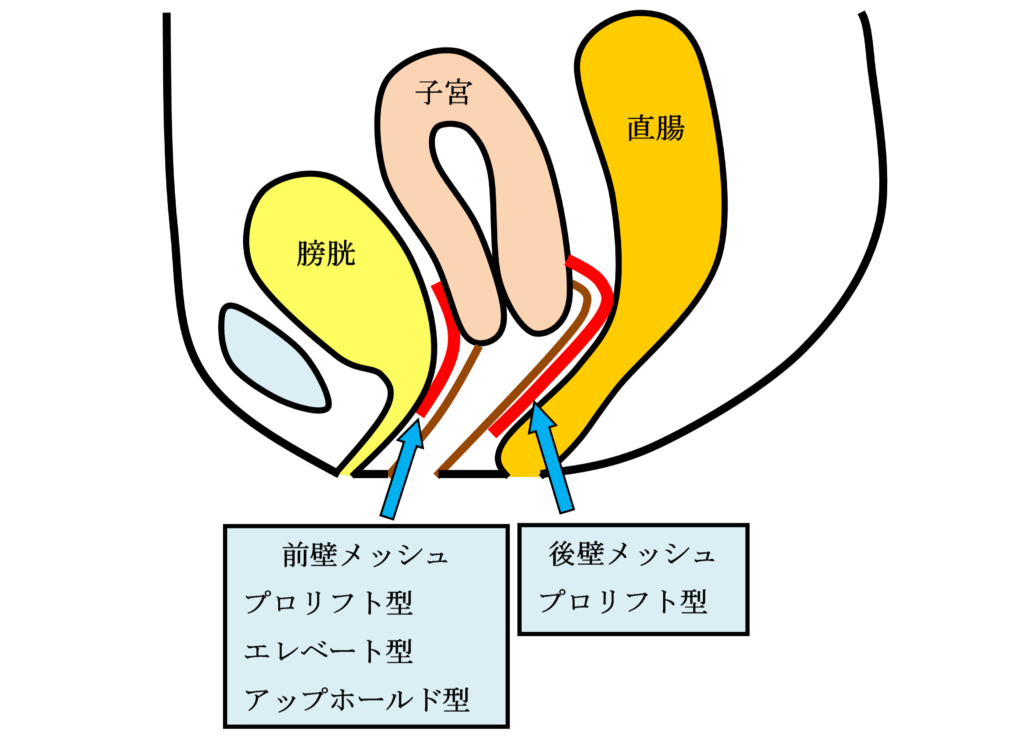
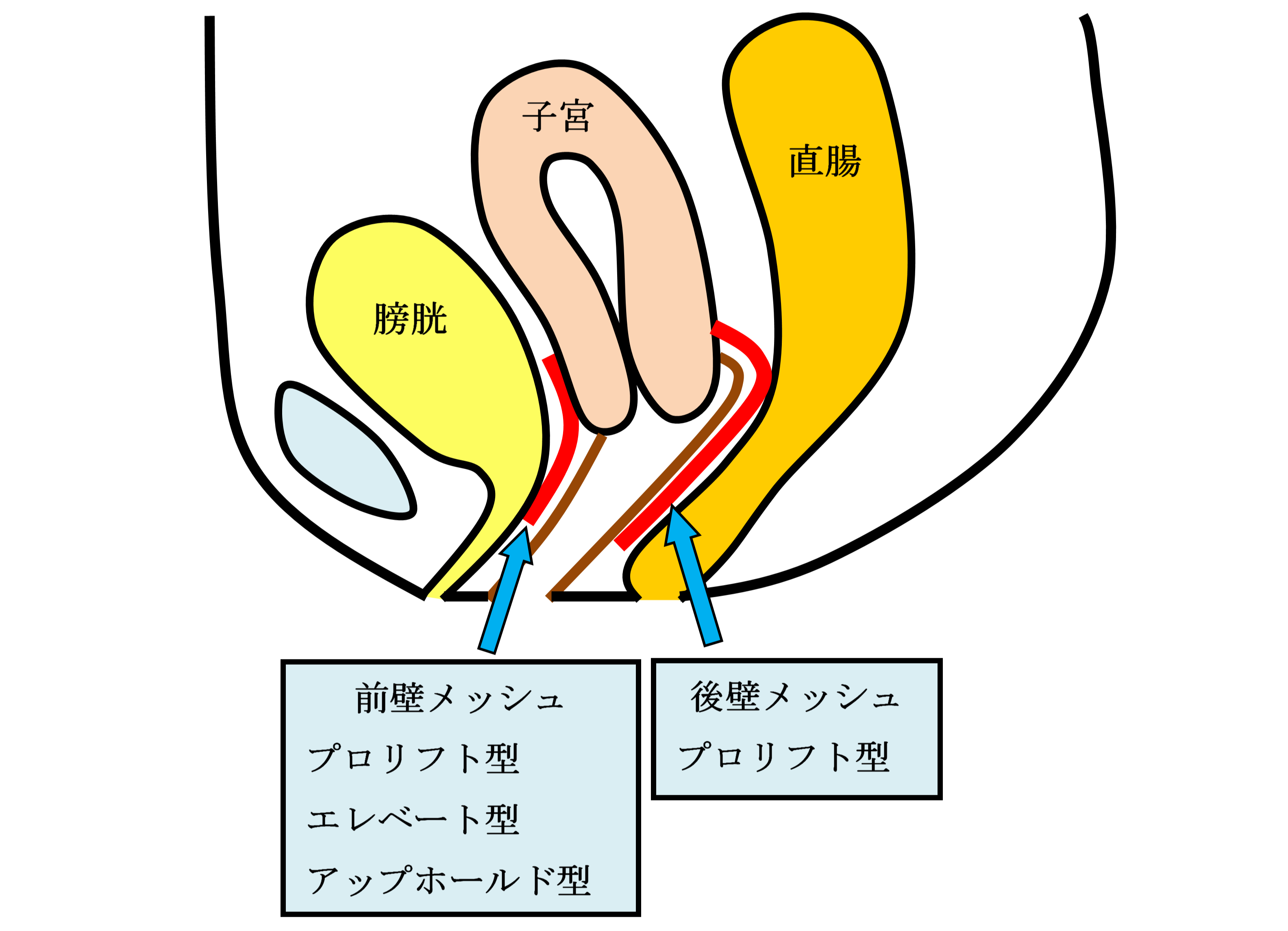
TVM手術
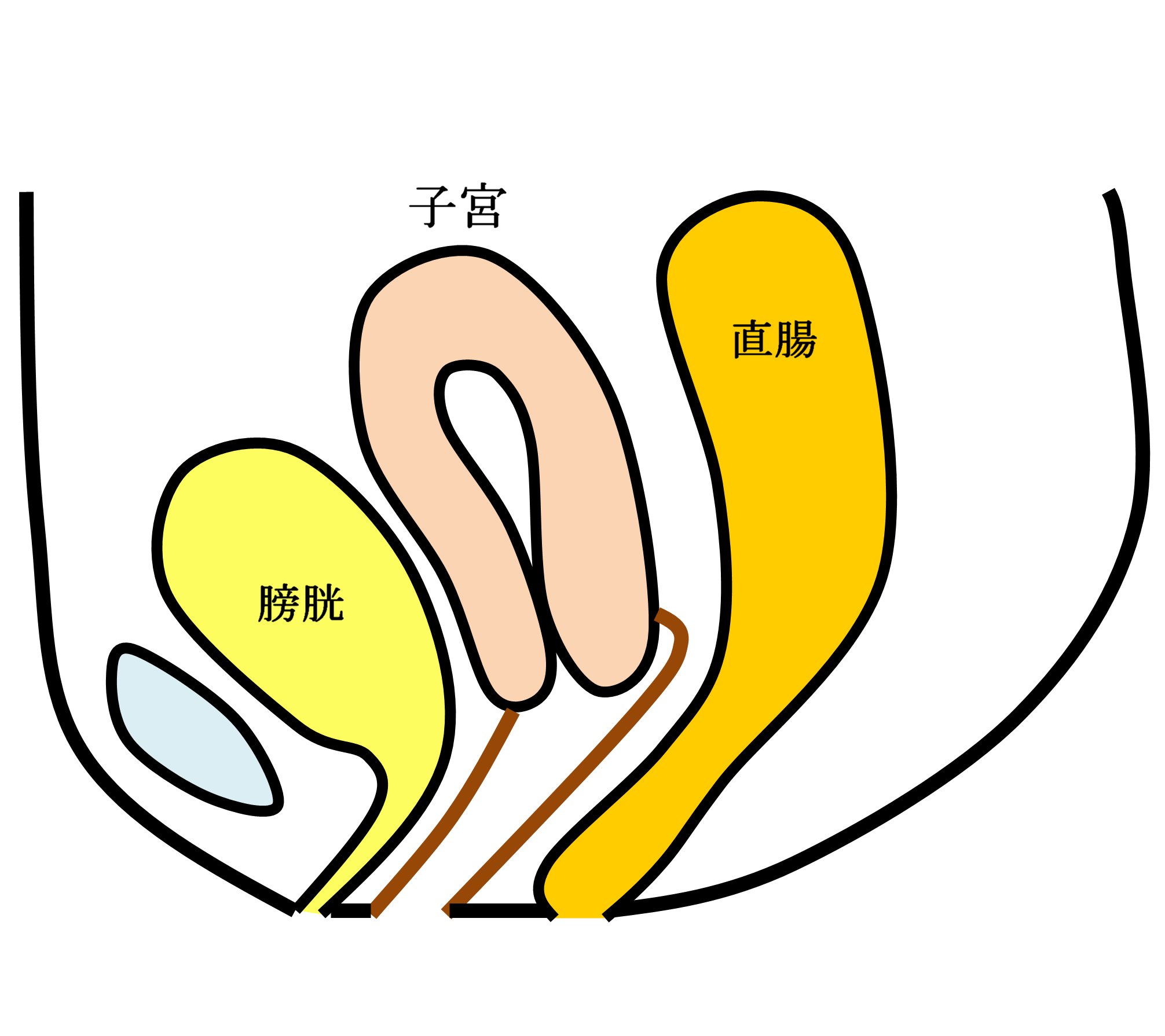
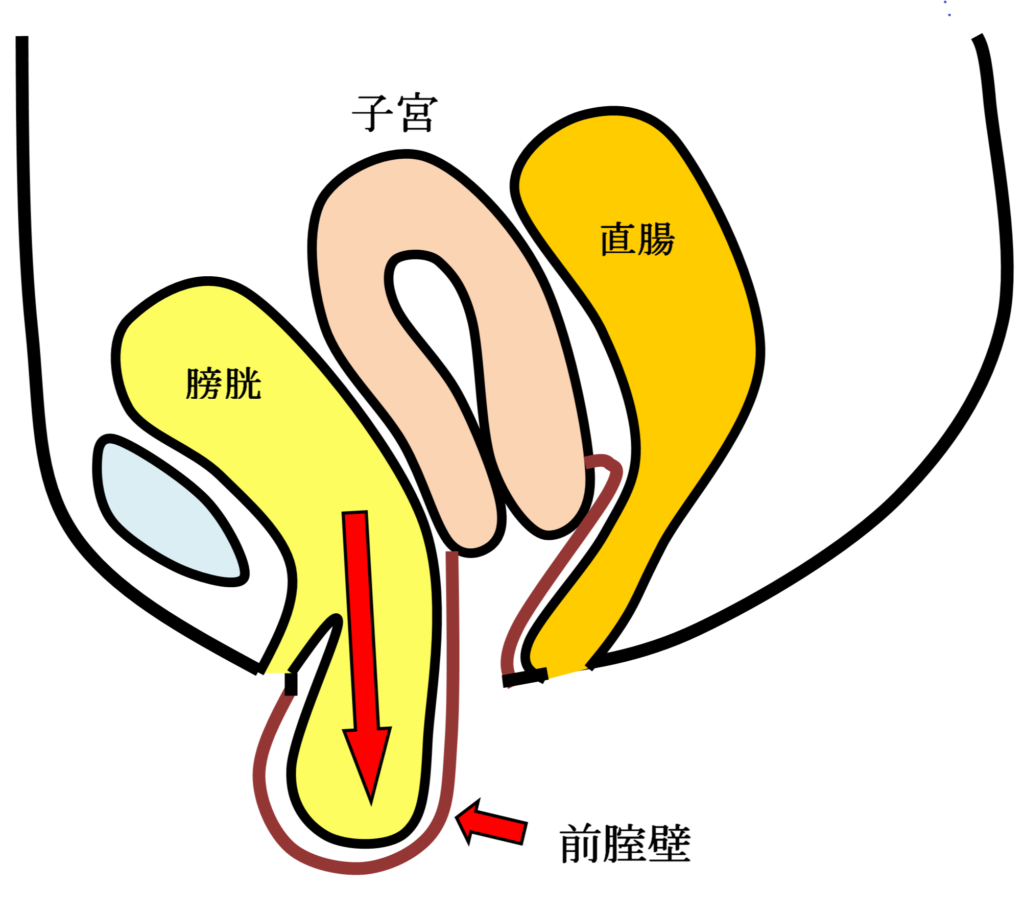
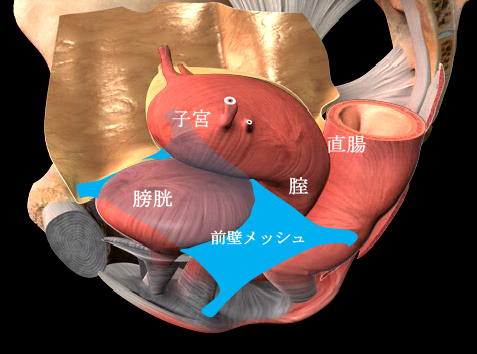
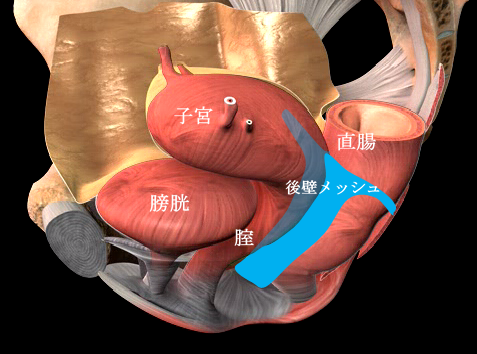
手術用の糸と同じ材質の身体になじみやすい素材のポリプロピレン糸を編んだメッシュを下の図のように、膀胱と前腟壁の間(前壁メッシュ:A-TVM)と直腸と後腟壁の間(後壁メッシュ:P-TVM)に腟壁を切開して埋め込む手術(経腟手術)です。膀胱瘤の場合は前壁メッシュだけ、直腸瘤の場合は後壁メッシュだけ埋め込みますが、子宮脱や腟断端脱の場合は前壁メッシュと後壁メッシュ両方を埋め込みます。比較的大きなメッシュを埋め込む手術でプロリフト型TVM手術といいます。それに対して比較的小さなメッシュを埋め込んで骨盤臓器脱を治す手術方法のエレベート型TVM手術を平成25年11月に導入し、平成26年9月までに166例施行しました。エレベート型TVM手術は、子宮脱に対しても前壁メッシュだけで治療できるため手術時間が短縮しました。さらに、平成26年9月からは、エレベート型TVM手術に代わってアップホールド型TVM手術を導入しました。アップホールド型TVM手術は、エレベート型のTVM手術に比較してさらに短時間で行える身体に負担の少ない手術です。令和5年3月までに370例施行しましたが、プロリフト型TVM手術やエレベート型TVM手術に比べて術後疼痛が少なく合併症・再発率が少ない手術です。
平成24年12月に開始した腹腔鏡下仙骨腟固定術(LSC)が、アップホールド型TVM手術に勝る成績であることが判明したため、現在では腔鏡下仙骨腟固定術(LSC)が主となっていますが、アップホールド型TVM手術は、手術時間が短く、全身麻酔でなく下半身麻酔で行える利点から、高齢の方には大切な選択肢です。
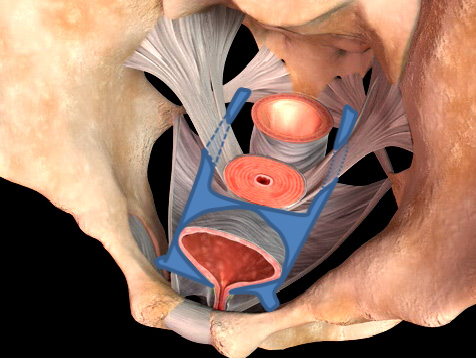
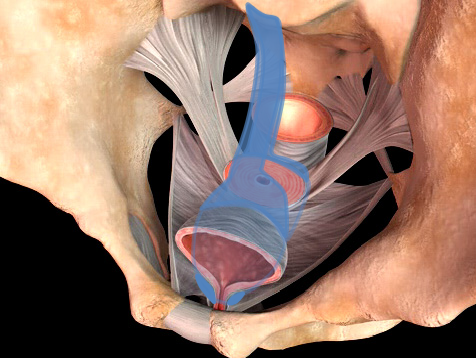
LSC手術・RSC手術
全身麻酔下に腟壁の裏側にポリプロピレンメッシュのシートを挿入し、このシートに連続した幅2.5cmのテープを仙骨前面に固定し下垂を矯正する腹腔鏡手術です。手術時間は約3時間です。経腟的メッシュ手術(TVM手術)に比較して術後の臀部~大腿痛が無いことと性生活に影響の少ないことが特長で、TVM手術が好ましくない50歳未満の年齢の方にも行うことができます。また、子宮筋腫や良性卵巣腫瘍の合併症に対しても同時に治療が行えます。TVMに比べて手術時間は長いですが、出血量はTVM手術より少なく、TVM手術後の約5%に見られた一過性の排尿困難の合併症がなく、再発率が3.4%(ステージ3以上の臨床的な再発率は1.0%)と海外の再発率4~10%の成績に比べ低く、術後成績の優れた手術です。入院期間はTVM手術と同じ7日間です。
令和2年4月からはダヴィンチという医療ロボットを使って腹腔鏡下仙骨腟固定術(LSC)を行うロボット支援腹腔鏡下仙骨腟固定術(RSC)が保険適用になり、当院でも行っています。
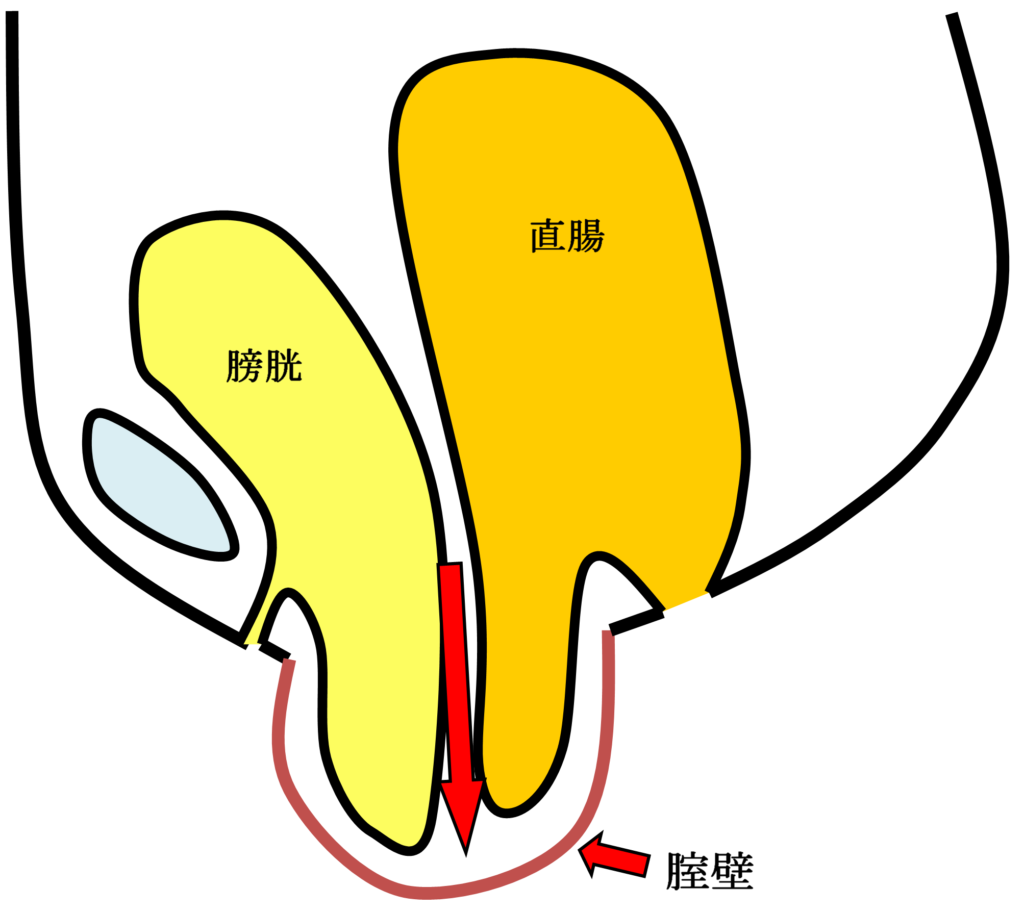
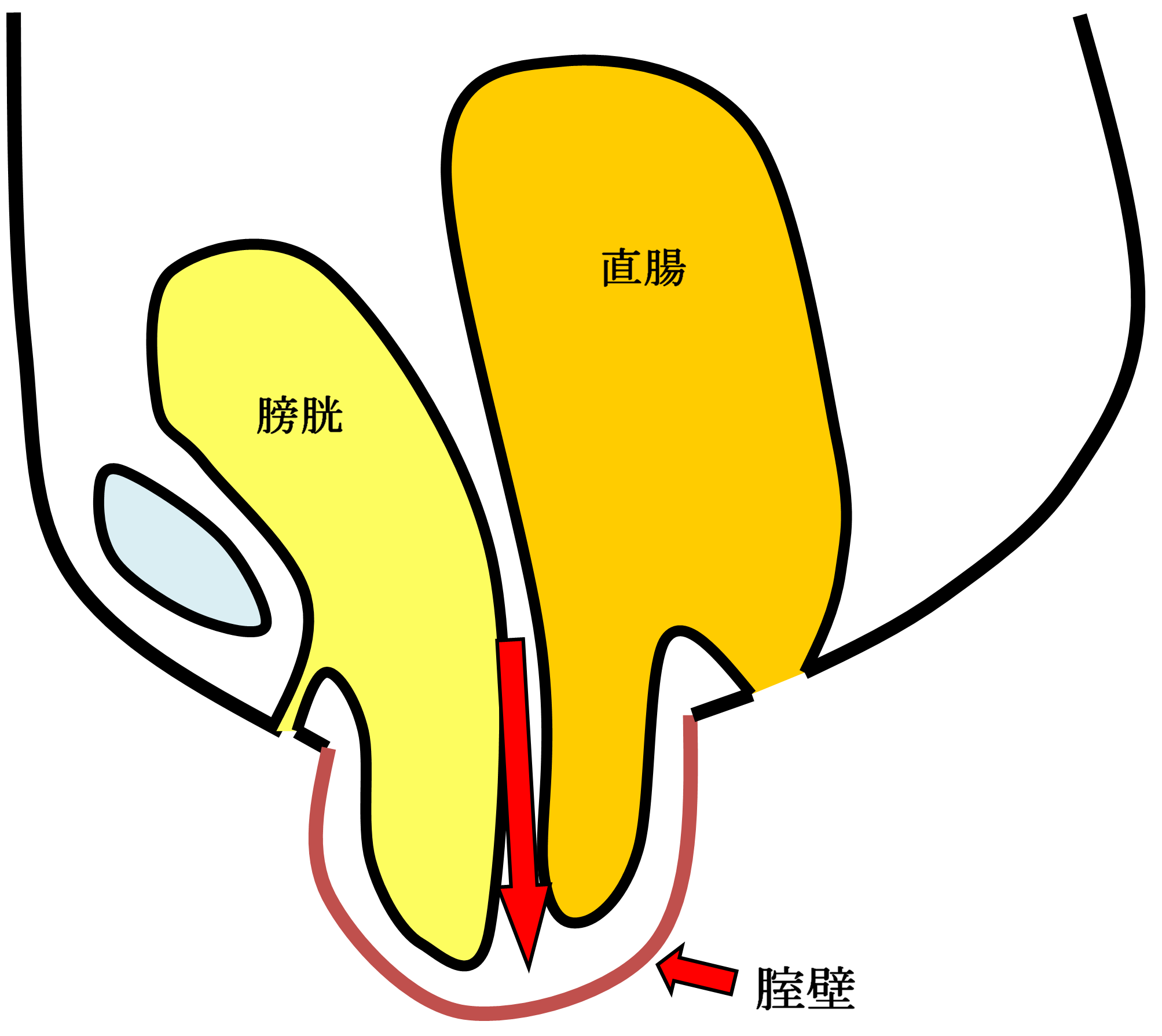
女性腹圧性尿失禁
骨盤臓器脱と同じようにお産などによる骨盤内支持組織の裂傷などが主な原因で発症する疾患です。
軽症では内服治療(スピロペント®)や骨盤底筋体操などが有効ですが、中等症以上では手術治療が必要です。
当科では、TVT(Tension-free vaginal tape)手術やTOT(Transobturator tape)手術など経腟的に行う最新の身体への負担が少なく(低侵襲)術後回復の早い腹圧性尿失禁根治手術(下半身麻酔で施行し、5日間の入院)を施行しています。麻酔は下半身麻酔(脊椎麻酔)で施行し、手術時間30分以内です。これらの手術により、多くの患者さんで症状の改善が報告されています。ただし、効果には個人差があります
年間30~50症例の手術を行っています。
当疾患も女性泌尿器科・ウロギネセンターと泌尿器科外来で診察を行っています。(電話予約制:ウロギネセンターまたは泌尿器科外来にお電話ください)
TEL.0570-023100(ナビダイヤル)(女性泌尿器科・ウロギネセンターまたは泌尿器科外来 )平日 8:30~17:00
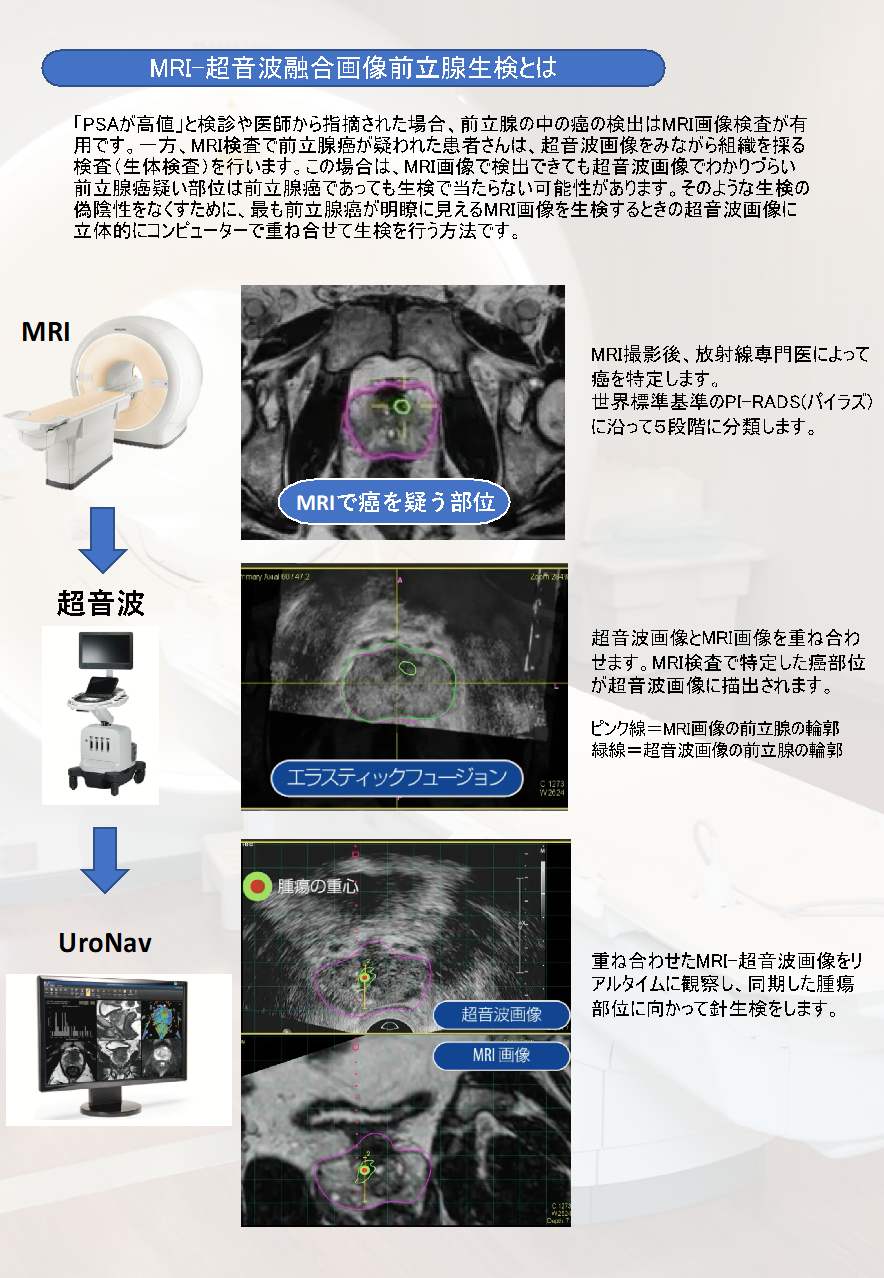
医療機器ウロナビ
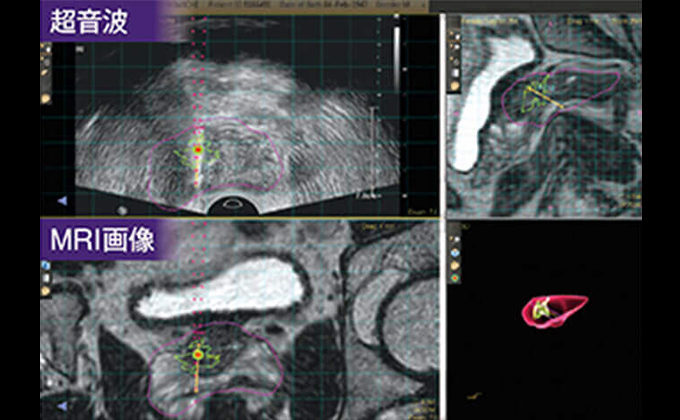
●事前に撮像されたMRIのT2強調画像を活用
●MRIの画像を超音波画像に三次元弾性融合
●上段に超音波画像、下段にMRI画像をパラレル表示
●超音波画像で不明瞭な領域をMRI画像で即時確認可能超音波画像、MRI画像上に重心表示されたマーカーを狙うだけの簡単な生検が可能
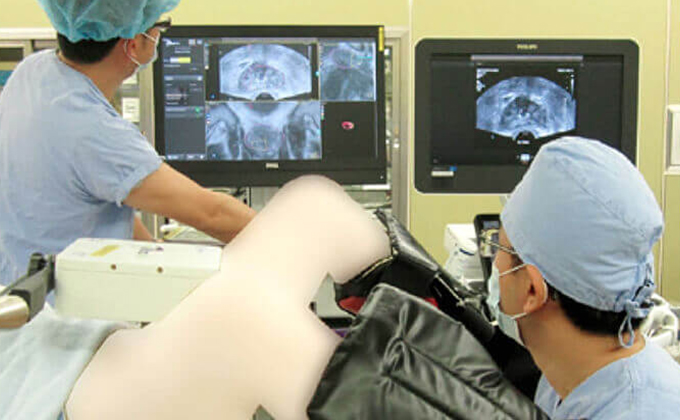
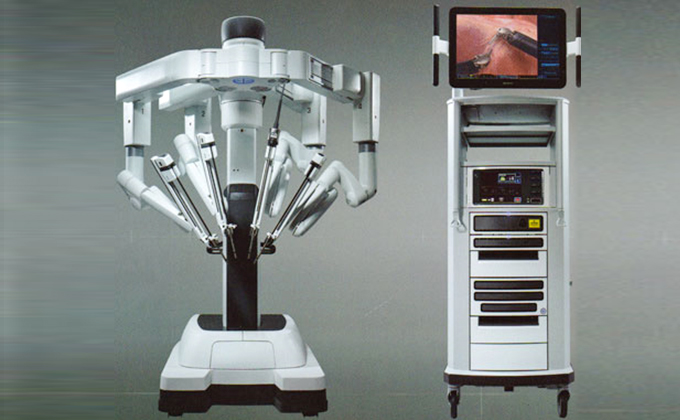
ダヴィンチ
ダヴィンチXiによるロボット支援手術(前立腺がん、腎がん、膀胱がん)(平成28年10月 治療開始)
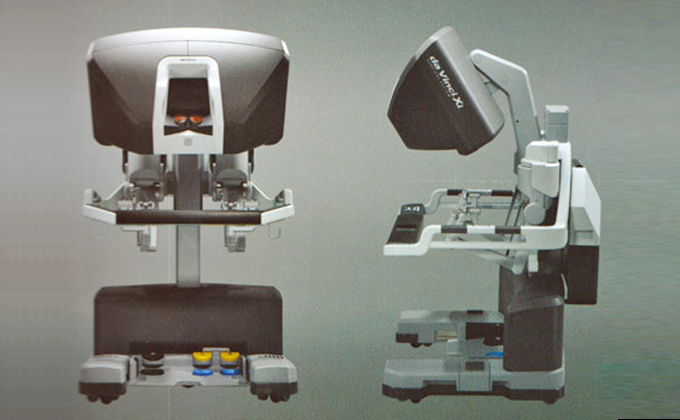
日本では、平成24年4月前立腺がんに対するロボット支援腹腔鏡下前立腺全摘出術が保険収載され、平成29年4月腎がんに対するロボット支援腹腔鏡下腎部分切除術が保険収載され、平成30年4月膀胱がんに対するロボット支援腹腔鏡下膀胱全摘出術が保険収載されました。
更に令和2年には、骨盤臓器脱に対するロボット支援腹腔鏡下仙骨腟固定術(RSC)が保険収載されました。
特徴は、腹腔鏡下手術や開腹手術に比較して精度の高い手術が可能になります。前立腺がんでは、術後尿失禁の早期回復や勃起神経温存手術成績の向上が確認されています。(ロボット支援下)腎部分切除術は、がんの根治を目指すと同時に、できる限り腎臓の機能を温存し、術後の合併症を少なくすることを目的とした手術方法です。
また、膀胱がんに対する膀胱全摘出術においても出血量の減少が確認されています。当院では、平成28年6月4日に導入し、平成28年10月から運用開始しました。手術支援ロボット ダヴィンチXiによる前立腺全摘出術、腎部分切除術、膀胱全摘除術および仙骨腟固定術は、令和4年3月までに計510症例行い順調に運用しています。
ESWL:エダップ社製ソノリス・アイシス(スパークギャップ方式)エリップス排尿機能検査装置
排尿機能検査室は1号館泌尿器科外来に併設され、排尿機能検査は男性尿機能検査士1人と女性排尿機能検査士5人で行われています。
女性泌尿器科・ウロギネセンター
平成20年4月から女性専門外来、平成24年6月からウロギネセンター開設、平成29年1月からは、女性泌尿器科・ウロギネセンターを標榜しました。
スタッフ
センター長の成島副院長、荒木泌尿器科部長、骨盤底筋訓練専門理学療法士、皮膚排泄認定(WOC)看護師、看護師、助産師、排尿機能検査士、等のメンバーできめ細かいチーム医療サービスを行っています。
ウロギネセンター外来
外来は、月曜日・火曜日・木曜日・金曜日13:30~15:30(電話予約制)
骨盤臓器脱や腹圧性尿失禁の治療をご希望の患者さんは、女性泌尿器科・ウロギネセンターまたは泌尿器科外来までお電話ください。
TEL.0570-023100(ナビダイヤル)(女性泌尿器科・ウロギネセンターまたは泌尿器科外来 )平日 8:30~17:00
診療実績2020年 2021年 2022年 全手術件数 939 1,043 1,025 ダヴィンチによる手術件数 89 63 54 膀胱全摘術 13 10 10 前立腺全摘手術 41 47 42 経尿道的膀胱腫瘍切除術 119 101 106 経尿道的結石破砕術 154 161 140 腹腔鏡下仙骨膣固定術 229 274 297 経膣メッシュ手術(TVM) 19 20 15 尿失禁防止術(TVT・TOT) 28 37 39
| 2020年 | 2021年 | 2022年 | |
|---|---|---|---|
| 全手術件数 | 939 | 1,043 | 1,025 |
| ダヴィンチによる手術件数 | 89 | 63 | 54 |
| 膀胱全摘術 | 13 | 10 | 10 |
| 前立腺全摘手術 | 41 | 47 | 42 |
| 経尿道的膀胱腫瘍切除術 | 119 | 101 | 106 |
| 経尿道的結石破砕術 | 154 | 161 | 140 |
| 腹腔鏡下仙骨膣固定術 | 229 | 274 | 297 |
| 経膣メッシュ手術(TVM) | 19 | 20 | 15 |
| 尿失禁防止術(TVT・TOT) | 28 | 37 | 39 |
担当医紹介

- 役 職
- 女性泌尿器科部長 兼 ウロギネセンター部長
- 氏 名
- 成島 雅博
- 卒業年
- 1984年
- 専門領域
- 腹腔鏡手術
ロボット手術
内視鏡手術
女性泌尿器科・ウロギネコロジー
排尿障害 - 資 格
- 医学博士
日本泌尿器科学会代議員 泌尿器科専門医 泌尿器科指導医
日本排尿機能学会代議員 日本排尿機能学会専門医
日本泌尿器内視鏡学会代議員 泌尿器腹腔鏡技術認定医
ダヴィンチXiコンソール術者サーティフィケート
泌尿器ロボット支援手術プロクター
日本ミニマム創泌尿器内視鏡外科学会評議員
腹腔鏡下小切開手術施設基準医 腹腔鏡下小切開手術練達医
産業医科大学産業医ディプロマ
日本女性骨盤底医学会専門医 - 所属学会
- 日本泌尿器科学会
日本泌尿器内視鏡学会
日本ミニマム創泌尿器内視鏡外科学会
日本排尿機能学会
日本女性骨盤底医学会
日本骨盤臓器脱手術手技学会

- 役 職
- 泌尿器科部長
- 氏 名
- 荒木 英盛
- 卒業年
- 1998年
- 専門領域
- 泌尿器がん
結石治療
女性泌尿器科手術
ロボット手術 - 資 格
- 医学博士
日本泌尿器科学会専門医・指導医
日本泌尿器科 内視鏡学会 泌尿器腹腔鏡技術認定医
日本ミニマム創泌尿器内視鏡外科学会 腹腔鏡下小切開手術(ミニマム創内視鏡下手術)施設基準医
がん治療認定医
Certificate of da Vinci System Training As a Console Surgeon
日本女性骨盤底医学会専門医
- 所属学会
- 日本泌尿器科学会
日本泌尿器内視鏡学会
日本ミニマム創泌尿器内視鏡外科学会
日本女性骨盤底医学会
日本骨盤臓器脱手術手技学会
日本がん治療学会
コメント

- 役 職
- 女性泌尿器科付部長 兼 ウロギネセンター副センター部長
- 氏 名
- 加藤 久美子
- 卒業年
- 1982年
- 専門領域
- 女性泌尿器科・ウロギネコロジー(女性尿失禁や骨盤臓器脱の治療)
- 資 格
- 医学博士
日本泌尿器科学会 泌尿器科専門医 泌尿器科指導医
日本排尿機能学会代議員 日本排尿機能学会専門医
日本女性骨盤底医学会専門医
- 所属学会
- 日本泌尿器科学会
日本排尿機能学会
日本女性骨盤底医学会
日本骨盤臓器脱手術学会
日本老年泌尿器科学会
ICS(国際尿禁制学会)
IUGA(国際ウロギネコロジー学会)
コメント
- 役 職
- 泌尿器科付部長
- 氏 名
- 水野 秀紀
- 卒業年
- 2002年
- 専門領域
- 泌尿器科一般
腹腔鏡手術
ロボット手術 - 資 格
- 医学博士
日本泌尿器科学会専門医・指導医
日本泌尿器内視鏡・ロボティクス学会 泌尿器腹腔鏡技術認定医
日本内視鏡外科学会技術認定医
DaVinci Console Surgeon Certificate
泌尿器ロボット支援手術プロクター(膀胱・前立腺)
- 所属学会
- 日本泌尿器科学会
日本泌尿器内視鏡・ロボティクス学会
日本内視鏡外科学会
コメント

- 役 職
- 医長
- 氏 名
- 鈴木 知秀
- 卒業年
- 2014年
- 専門領域
- 泌尿器全般
- 資 格
- 日本泌尿器科学会専門医・指導医
日本泌尿器科 内視鏡学会 泌尿器腹腔鏡技術認定医 - 所属学会
- 日本泌尿器科学会
日本泌尿器内視鏡・ロボティクス学会
コメント
名鉄病院と地域の皆様のために貢献できるように日々精進して参ります。
宜しくお願い致します。

- 役 職
- 医師
- 氏 名
- 渡邉 亮典
- 卒業年
- 2019年
- 専門領域
- 泌尿器科全般
- 資 格
- Certificate of da Vinci System Training As a Console Surgeon
- 所属学会
- 日本泌尿器科学会
日本泌尿器内視鏡・ロボティクス学会
日本排尿機能学会
コメント
よろしくお願いします。

- 役 職
- 医師
- 氏 名
- 杉原 瑶子
- 卒業年
- 2021年
- 専門領域
- 泌尿器科全般
- 資 格
- Certificate of da Vinci System Training As a Console Surgeon
- 所属学会
- 日本泌尿器科学会
日本泌尿器内視鏡・ロボティクス学会
日本女性骨盤底医学会
日本骨盤臓器脱手術学会









コメント